臨床・看護で役立つ体液バランス評価②脱水?溢水?観察項目とその前に!?
2019/9/1
こんにちは、前回に続き「臨床・看護で役立つ体液バランス評価」の第2回になります。
・「脱水だからボリューム入れよう。」と言われたけど、医師は何を見て判断しているの?
・「尿量が少ないなぁ。」これって、脱水?それとも溢水で尿がでないの?どっちだろう。
・尿量が減ったことを報告したいけれど、あわせてチェックする所見ってなんだろう?
臨床でこのような場面に遭遇することはありませんか?こんな困ったをなくすために、身体所見やモニタリングパラメーター・検査所見など「具体的に何を見てどのように考えていけば良いのか」についてまとめていきます。
循環動態に異常が!さてどうする
脱水にせよ溢水にせよ体液バランスの崩れは、大なり小なり循環動態へ影響を及ぼします。異常としてパッと目に飛び込んでくるのは、やはり身体所見と循環動態などの異常、モニタリングの変化だと思います。検査結果でわかることも多いですが、結果が出るまでのタイムラグがあるため、気づきやすいのは先述の方ですね。
◎治療までの考え方をシンプルに書くと・・・
①症状・異常所見
血圧が下がってきた!尿量も減ってきた!
Ns:先生、Aさんの血圧が下がってきて尿量も減っています!
↓
②所見を集めてルールアウト
Dr:心拍数はどのくらい?バランスはどうですか?CVPは?これからエコーをあててみます、レントゲンと血液検査も至急お願いします。
Ns:心拍数は120〜130くらいで、バランスはマイナスバランスです。CVPは3まで下がっています。検査ですね、分かりました。
↓
③総合的に判断
Dr:循環血液量が不足している可能性が高いな。検査の結果も考慮すると、血管内脱水もあるようだ。
↓
④診断・治療開始
Dr:ボリュームが不足してきて脱水を起こしているので、補液とアルブミン投与をお願いします。
Ns:分かりました。
新たな症状や異常所見が出ると、このような感じで治療が進んでいきます。Nsが関わるのに大切なポイントは主に①か②の場面で、③④はDrが主ですね。
よって、その場に医師がいる場合はいいのですが、夜間や手術中など不在の場合にNsが状態を伝えなければなりませんよね。その時に、いかに①や②の情報が正確で的を得ているかによって、その全てが判断材料になり、より精度のある的確な判断が可能となり迅速な治療が導かれることになります。
この流れは今回の脱水・溢水のテーマに限らず、初療での対応時や入院患者さんの急な症状の発生時、急変時などどんな場合でも同じです。指示として出される検査・治療の内容が違えど流れは変わりません。
 <情報量と正確性>
<情報量と正確性>
情報量は持っている知識・経験などによって収集量が変わってきます。(脱水・溢水に関しては、今回習得してしまいましょう!)
ただし、正確性についてはたった一つ。
必ずトラブルシューティングをすることです。
トラブルシューティングとは、トラブル(不具合)を解決するための手順のことです。モニタリングされていると、ついその値を信用してしまうことが多いですがそのデータが本当に正確かどうかをまずは確認してください。
多い事例を挙げると・・・
・血圧が急に下がった!
→マンシェットが肘や前腕までずり落ちていた。巻き方がずれていた。
→カテコラミンの交換後、三活がクランプされたままであった。ルートが漏れて薬剤が投与されていなかった。
・血圧が急に上がった!
→ギャッジアップしたけれど、Aラインのトランスデューサーの位置を調整し忘れていた。
・尿量が減った、出ない!
→下腹部が緊満し膀胱カテーテルが閉塞していた。エアロックがかかっていた。
と、こんな感じです。一度くらいは身の回りで経験があるのではないでしょうか?ないにこしたことはないのですが。
ちょっとしたことのように感じるかもしれませんが、この間違えたデータを鵜呑みにして予測指示を実施してしまったり、医師に報告して新たな指示や治療がなされた場合など・・・本当は下がっていない血圧に昇圧剤や不必要な輸液を行なってしまったり、血圧は上がっていないのに降圧剤を投与してしまったり・・・想像するととても怖いアクシデントが発生してしまう結末になりますよね。
そして、この正確に測定されている確認をすることを習慣化してしまいましょう。このトラブルシューティングを怠る人は、必ずどこかでヒヤリハッとを経験するでしょうし、大きな事故にならないことを願うばかりです。
ちょっと強めに言いましたが、そのくらい大切なポイントになります。
ここまで長々と書きましたが、この見出しの「循環動態に異常が!さてどうする」でやるべきことはもう分かりましたね。
・まずは情報の正確性=トラブルシューティングを行う。
・可能な限りで異常が起きていることへの関連情報を素早く集める。
・情報収集も大切だけれど、時間のかかりすぎはNG!異常はすぐに知らせ、報告のタイミングを逃さない。→より早い対応が先決です。
このポイントを大前提として、いかにスピーディーに観察の目を持って情報収集し報告できるかが異常の早期対応に繋がります。
脱水の見るべき観察項目はココ
<モニタリング >
✔︎血圧低下
→起立時血圧低下、体重の10%以上の水分喪失で仰臥位でも低下・意識障害
✔︎パルスオキシメーターの波形変動
→変動幅大きい=血管内ボリューム減少
✔︎動脈圧波形の変化
・呼吸性変動
・収縮期波形の先鋭化
・ディクロティックノッチの消失
・※SVV≧15%
✔︎心拍数増加
・心房細動
✔︎CVPの低下≦5cmH2O
※SVVについてはフロートラックセンサーの過去記事に詳細あります。
<身体所見>
✔︎尿量減少<0.5ml/kg/hr
✔︎尿比重上昇≧1.020
✔︎体重減少
✔︎マイナスバランス
✔︎口渇・皮膚や粘膜の乾燥
✔︎皮膚ツルゴールの低下
✔︎頸静脈の虚脱
✔︎CRT ≧3秒(成人) / >4秒(高齢者)
✔︎浮腫・胸腹水増加
→手術侵襲や感染などの炎症反応による水分のサードスペースへの移動
炎症データもチェック(CRP/WBC)
<検査所見>
✔︎エコーIVC<15〜20mm/呼吸性変動あり
IVC5mm以下・虚脱して測定不可=血管内脱水
✔︎Ht・Hb・Alb・浸透圧の相対的上昇
✔︎BUN/Cre比>10〜20
✔︎尿中Na<20mEq/L未満/FENa<0.1%未満
溢水の見るべき観察項目はココ
<モニタリング>
✔︎血圧上昇→体液過剰が進行すると低下
✔︎心拍数減少→体液過剰が進行すると増加
※上記過去記事「フロートラックセンサー看護」のFrank-Starlingの法則を参照
✔︎CVP上昇>10〜15mmHg
<身体所見>
✔︎体重増加
✔︎プラスバランス
✔︎体液貯留(浮腫・腹水・胸水)
✔︎肺水腫
✔︎頸静脈の怒張
<検査所見>
✔︎エコーIVC>20〜21mm/呼吸性変動なし
✔︎胸部X線
・心胸郭比拡大
・肺動脈拡大(Butterfly shadow)
✔︎BNP上昇≧18.4〜20pg/mL
✔︎Ht・Albの相対的低下
脱水・溢水への対応と治療
脱水の場合には、細胞外液・内液などどの部分で体液が喪失され喪失されてから更なる水分移動が起こる時間や、電解質量、どこにどのくらいの輸液をとどまらせたいか配分特性なども考えられて、輸液や輸血が選択されます。
循環血液量の不足時には細胞外液、細胞内の水分喪失の場合は維持液(3号液)が投与されます。
よく使用する輸液製剤の種類や特徴・体内分布などを知っておくといいですね。
また、溢水の場合には塩分制限や利尿薬の使用、限外濾過(E-CUM)などが考慮されます。
以上2回にわたって、体液バランス評価をする上でポイントとなる視点をまとめてみましたがいかがでしたか?今回の内容は、「お困りナースシリーズ」も兼ねて書いた部分もあるので「知ってることばっかりだった〜」なんて方も多かったかもしれませんね。学習を深めるキーワードもいくつか出ていたと思います。興味があればもう少し詳しく学習してみてください。
「こんにちは」で書き始めたのに、うっかり更新が深夜になり誤字脱字が増えそうなので、今日はこの辺で。
おとーふ。
臨床・看護で役立つ体液バランス評価①体液生理の理解と異常を知る
2019/6/4
昨年末から更新がストップしてしまいましたが・・そんな間にも読者登録してくださったみなさま、ありがとうございます。嬉しい限りです。
本日は「体液バランスの評価」についてです。
現場で働く看護師さんにとって、体液評価の視点をもっているかそうでないかでは「患者さんの異常にいち早く気付けるか気づけないか。」を大きく左右します。
またICUなどでは水分バランスの管理をしたり、術後のvolume調整に悩まされることも多いのではないでしょうか?
実際、どのような所見や指標を使って体液量の評価をしているのでしょうか?
臨床で困らない知識と見方を知って、役立てていきましょうね〜。
体液生理の理解が要
体液バランスをみていく上で、まずは体液生理を理解することが重要になります。何故ならば、体液の管理は1つの要素では判断しきれず、様々な評価ポイントを複合的に考えていかなければならないためです。
例えば、全身性の浮腫を起こして尿が出ないからといって、安易に溢水や水を引こうと考え利尿剤を使用したりすることはとてもリスキーです。炎症などによる血管内から間質への多量の水分漏出でボリュームが低下し、生理的に循環を保とうとする調節機構が働いて循環を維持している可能性もあります。そういった時期に利尿をかければ、なんとか維持していた循環は破綻し一気に状態が悪化することも考えられます。
上記の事柄だけでも、身体所見・尿量・血液データ・循環動態・モニタリングなど様々な評価ポイントが複合的に絡みあっていることがわかりますね。
そうならないためにも、まずはシンプルに体液生理の理解をすすめましょう。
体液分画を知ろう
まずは体液の全体量を把握します。前回の記事で、成人の体液量はカラダの約60%でしたね。女性はやや少なめとなるので、以下が総体液量になります。(体重あたりのパーセンテージになります)
【総体液量】
男性:体重×60% 女性:体重×50%
【体液分画】
・細胞内液(ICF:intracellular fluid):40%
・細胞外液(ECF:extracellular fluid):20%
-間質:15%
-血管内:5%
↓では、例題で計算してみましょう。
Q:体重60kgの成人男性の場合の体液量は?
A:総体液量 36L
細胞内液 24L
細胞外液 12L(うち間質9L/血管内3L)
という内訳になります。
ここは前回記事「電解質異常の看護管理」でも触れていますので、復習したい方はそちらも確認してください。
体液分布の決め手を知ろう
体液は前項で述べたように3つのエリアに分かれていることが理解できましたね。
次に、この細胞内・外エリアごとの水分バランスを維持するために、決め手となる「水の引き寄せ因子」が存在することを学んでいきましょう。
↓水の引き寄せ因子の決め手
細胞内液:K(カリウム)
細胞外液(血管内と間質):Na(ナトリウム)
細胞外液(血管内):アルブミン
エリアと決め手の主役たちを忘れずに覚えてしまいましょう〜
細胞と細胞外は細胞膜で隔てられていますが、その細胞膜は半透膜という性質を持っており水は自由に行き来できるけれど、引き寄せ因子の主役である電解質は通れません。このように、エリアの組成因子が異なる=電解質組成が異なることで浸透圧により水分バランスが調節されています。
また、細胞外の血管内と間質の間はStarlingの法則により水分バランスが保たれています。
上記から考えると、単純ではありますがナトリウムが増えればそこに水が引き寄せられるため、ナトリウムが主役として存在する細胞外液にたくさんの水が引き寄せられシフトしてくることになります。
 医師から「血管内脱水だから、アルブミン入れて〜」なんて言われたことはありませんか?これは血管内の水分ボリュームが不足しているため、引き寄せの主役であるアルブミン製剤を投与して血管内に水を留まらせる目的で、膠質浸透圧による水の移動をねらっているわけです。
医師から「血管内脱水だから、アルブミン入れて〜」なんて言われたことはありませんか?これは血管内の水分ボリュームが不足しているため、引き寄せの主役であるアルブミン製剤を投与して血管内に水を留まらせる目的で、膠質浸透圧による水の移動をねらっているわけです。
というように、この辺の理解ができていると輸液の理解にも繋がっていきますね。
カラダの水分の調節系を知ろう
体液生理さいごのポイントは「体液量の調節系」についてです。
【体液量の調節系】

例えば、 水分の摂取量が低下すると血清Na濃度が上昇し、細胞内から細胞外へ水の移動が起こり細胞内脱水となります。このような場合に、視床下部がセンサーとなって、口渇・水分摂取が促され体内水分量が維持されるようになっています。
 これらの恒常性を保つために最終的には効果発現に至る分けですが、この調節系はそれぞれが独立して機能すること、そしてそのほとんどを担っている臓器が「腎臓」であるということを覚えておきましょう。
これらの恒常性を保つために最終的には効果発現に至る分けですが、この調節系はそれぞれが独立して機能すること、そしてそのほとんどを担っている臓器が「腎臓」であるということを覚えておきましょう。
体液量の異常(溢水と脱水)
体液生理の概要が学べましたので、次は体液量に異常をきたした場合についてです。
体液量の恒常性が保持できなくなったときといえば、過剰になる溢水か不足する脱水かのどちらかですね。健康な人と比べて疾患があることで、溢水・脱水となるリスクは高くなります。まずは、溢水・脱水とはどのようなものなのかをみていきましょう。
溢水(overhydration)とは
体内水分量が正常以上に増加した状態を言います。健常人であれば、水やNa過剰となっても腎によって調節されるため溢水にはなりません。調節系の項でも述べましたが、恒常性の調節のほとんどが腎で行われていることから、腎不全などで腎からNa排泄ができない場合や、有効循環血漿量の減少により腎でのNa排泄が低下した場合などに溢水となります。
脱水(hypovolemia)とは
体内水分量が正常以下に減少した状態を言います。脱水は血漿浸透圧によって、高張性・等張性・低張性に分類されます。
①高張性脱水(水欠乏型:dehydration)
細胞外液中の水がNaよりも多く失われた状態=細胞外液量の減少
↓
細胞外液中のNa濃度が上昇=高張性になる
↓
細胞内から細胞外へ水が移動=細胞内液量も減少
②等張性脱水(混合型)
水とNaの欠乏が比較的同じ割合で失われている状態=細胞外液量の減少
③低張性脱水(Na欠乏型:volume depletion)
細胞外液中のNaが水よりも多く失われた状態
↓
細胞外液中のNa濃度が減少=低張性になる
↓
細胞外から細胞内へ水が移動=細胞外液量の減少
 臨床での考え方は?
臨床での考え方は?
教科書的に一般的な総論としては上記に書いたような①〜③のように分けられますが、実際の臨床では体液量の絶対値が低ければNaが低くても、細胞内脱水となることもあります。そのため、解剖生理をよく理解し、複合的に考えることが臨床での理解のコツとなります。
以上が体液バランス評価にあたって、基本となる部分です。細かい内容については今回はふれていませんので、有効浸透圧である張度(tonicity)やStarlingの法則などは改定もでていますので各々で掘り下げて学習してみてください。
本日も夜が明けてきたので、ここまでを体液バランス評価の第一回①とさせていただきます。続きを第二回②として実際の判断指標(身体所見やモニタリング・検査データなど)を具体的にどう判断していくかについて、書いていきたいと思います。
それでは、また次回。
おとーふ。
電解質異常の看護管理①:電解質ってそんなに大事?何に気をつけたらいいの?
2018/10/6
本日は「電解質」についてです。
イオンやミネラルなんて呼ばれたりもしますね。
この目に見えない小さな物質が、あなたやわたしの生命を維持する上でとても重要な役割を担ってくれています。
ERやICUなど超急性期〜急性期では、異常をきたすことが多く電解質補正の指示が出る頻度も高いのではないかと思います。
電解質のアンバランスは様々な疾患や病態を引き起こし、またそれらにより電解質異常が引き起こされる場合もあります。
どちらのパターンでも、すぐに異常に気づけるようポイントを一緒にチェックしてみましょう。
↓内容はコチラ、読み飛ばしたい方はコチラからどうぞ。
なるほど電解質の補正が必要なワケ
今これを読んでくださっているあなたも、私おとーふも毎日飲んだり食べたり、排泄をしたりしますよね。この当たり前のようにやっている行動が、体液(水分や電解質)バランスを一定に保つためであり、その維持調整機能を「恒常性(ホメオスターシス)」と言います。
普段、健康な場合には飲食や排泄がきちんとできているため、この恒常性が保たれています。
しかし食欲低下、嘔吐や下痢、疾患など・・・
IN/OUTバランスが崩れた時や、調節機能を担う臓器が何らかの原因でうまく機能しなくなった時に電解質異常が起こります。
そこには、ホルモンや神経系の働きも密接に関わってきます。
それに加えて医原性で引き起こされる電解質異常が多いことも、知っておかなければなりません。
はじめに知っておきたい体液と電解質のこと
では、質問です。
「カラダ(成人)の構成で、水分が占める割合は体重あたり何%でしょうか?」
・
・
・
簡単すぎましたかね(笑)?
答えは、60%

と言われています。 (ちなみに小児は80%、高齢者は50%)
残りの40%は、多い順にタンパク質・脂質・無機質で構成されています。
次に、この60%の水分(=体液)が何で構成されているのかをみていきましょう。
まず大きくは「細胞内液」と「細胞外液」に分かれます。
さらに細胞外液は「組織間液」と「血漿」に分かれます。
これを体液60%中の割合で見ると・・・
細胞内液:40%
細胞外液:20%
(うち組織間液:15%、血漿:5%)
となっています。
それぞれの役割は・・・
◉細胞内液の役割
・代謝:エネルギー産生、タンパク合成
(細胞膜を通した物質交換で代謝)
◉細胞外液の役割
・循環血液量の維持
・細胞への栄養素、酸素の運搬と代謝産物の運び出し
先ほどのそれぞれが占める割合を思い出してください。
細胞内液が40%、細胞外液が20%でしたね。細胞内液が2倍も多いのには理由があります。
細胞外液である組織間液や血漿(血液)が減った時=脱水や出血など循環血液量が減った時に、細胞内液の水分を移動し細胞外に分けてくれるのです。(この時に、生命維持に関係が低い皮膚などから優先的に分け与えるため、脱水所見として皮膚や粘膜の乾燥などが現れます。)
これら細胞外液の水分の移動や、細胞内液の代謝を行なってくれるのも「電解質」になります。これが仮にただの水だけ(電解質が含まれない)であった場合、何も機能しないのです。
そのため、電解質異常が起きた際には恒常性が破綻していると考えられ、偏りの大きい場合には補正を行います。そのまま放置すれば、生命に関わることも少なくありません。
電解質って体液中にどんなものがあるの?
体液中の電解質の分布とそれぞれの主な役割についてみていきます。
◉細胞外液に分布する電解質と役割
・Na+ ナトリウム
→浸透圧、酸塩基平衡の維持・細胞外液、循環血液量維持
・Cl- クロール
→細胞外液の主な陰イオン、水分バランスの維持
・HCO3- 重炭酸
→血液pHの維持
◉細胞内液に分布する電解質と役割
・K+ カリウム
→細胞内液の主な陽イオン、神経や筋の活動に関与、浸透圧・酸塩基平衡の維持に関与
・Mg2+ マグネシウム
→酸素の活性化、蛋白合成、骨や歯のミネラル
・Ca2+ カルシウム
→骨・歯の形成、筋収縮
・P リン
→骨・歯の形成、糖代謝(ATPの生成)
細胞外液ではNa+とCl-、細胞内液ではK+ダントツ多く分布しています。
主な電解質異常と症状
それぞれの電解質異常により引き起こされる主な症状が表1にまとめてあります。
引用元:日本内科学会雑誌 第101巻 第 6 号
検査データで電解質の異常を見た時には、このような症状の有無に注意して観察していきましょう。反対にこれらの症状がある場合には、電解質異常が起きてないかチェックしてみると良いですね。
 また、冒頭でも述べましたが、電解質はホルモンや神経系の働きも密接に関わっています。そのため、ホルモンの分泌に関わる臓器の異常や摘出などの術後、脳疾患や心疾患など神経系の働きを要する疾患などは、働きかけるホルモン分泌自体が不安定となり、より電解質異常を起こしやすいためデータ異常や症状の出現を見落とさないようにしていきましょう。
また、冒頭でも述べましたが、電解質はホルモンや神経系の働きも密接に関わっています。そのため、ホルモンの分泌に関わる臓器の異常や摘出などの術後、脳疾患や心疾患など神経系の働きを要する疾患などは、働きかけるホルモン分泌自体が不安定となり、より電解質異常を起こしやすいためデータ異常や症状の出現を見落とさないようにしていきましょう。
下に例を挙げていきますが、ほんの一例なので参考までにどうぞ。
◉電解質異常と主な疾患・原因例
<ナトリウム異常>
低Na血症
:甲状腺機能低下、副腎不全、SIADH、肝硬変など
高Na血症
:尿崩症、大量発汗など
<カリウム異常>
低K血症
:原発性アルドステロン症、クッシング症候群、腎血管性高血圧、下痢、嘔吐など
高K血症
:腎不全、アルドステロン欠乏、インスリン欠乏、代謝性アシドーシスなど
<カルシウム異常>
低Ca血症
:ビタミンD欠乏、副甲状腺機能低下症、急性膵炎など
高Ca血症
:サルコイドーシス、副甲状腺機能亢進症、悪性腫瘍、結核など
<マグネシウム異常>
低Mg血症
:腎排泄亢進、低栄養、吸収障害など
高Mg血症
:腎不全、薬剤性など
電解質異常を見かけたら看護師がすべきことは何?
✔︎検査データの確認/共有…血液・尿・血液ガス(A/V可)
✔︎モニタリング・バイタルサイン測定
✔︎身体初見の有無・症状の緩和
✔︎12誘導心電図
✔︎基礎疾患や服薬歴などの聴取・確認
↓
医師の診断に基づき治療開始
↓
緊急性の高い場合:注射/点滴(高値は電解質負荷に注意)・透析
緊急性の低い場合:内服補正で経過観察
↓
補正後の検査データ・症状の有無や緩和のフォロー
電解質異常を起こした原因にも着目し、医原性であれば薬剤コントロールを行う、食欲低下や生活習慣によるものであれば、再発予防のため退院後の生活に向けた指導を行うなど、原因に合わせた看護介入が必要となってきます。
以上が、電解質異常の看護管理になります。
電解質異常は奥が深いので、高K血症、低Na血症など1つで1記事できてしまうほどのボリュームがあります。なので、今回は電解質異常の入り口として概要に近い感じで取り上げてみました。
今後、続編で細かいものも追っていくかもしれませんので、シリーズ①とさせていただきました。
夜が明けてきたので、本日は就寝させていただきます〜
おとーふ。
スワンガンツカテーテル看護管理②データからみる循環動態
2018/9/10
前回に引き続き、スワンガンツカテーテルの看護管理についてです。
今回は、スワンガンツカテーテル(SGカテ)を使用して得られるデータが何を意味しているのかというところにポイントを絞っていきます。
内容はコチラ↓
スワンガンツカテーテルのデータが示す意味ととるべき対応
SGカテのデータが示すのは一言でいうならば、循環動態です。簡単に表現すると、心不全っぽいのか、脱水気味なのか、それともちょうど良い具合なのかをデータが示してくれます。
【本日よく出る略語と意味】
RAP:右心房圧
PAP:肺動脈圧
PAWP:肺動脈楔入圧
SVRI:体血管抵抗
SvO2:混合静脈血酸素飽和度
CO:心拍出量
SV:一回拍出量
CI:心係数
1)循環の状態と対応をざっくり知りたい
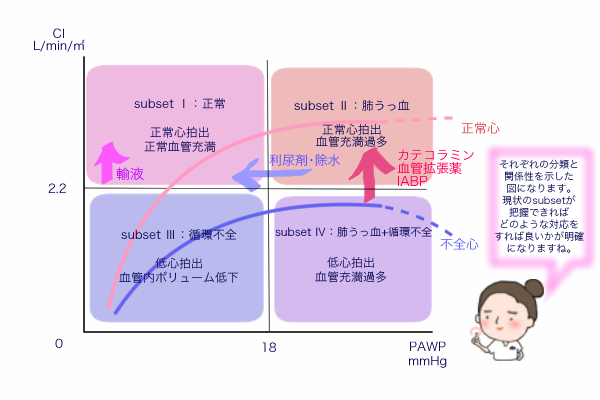
まずは、細かいデータを見る前に「で、今の循環動態どうなってるの?何をしたらいいの?」という時に4つのsubsetで教えてくれるものがあります。
それが、 Forrester分類になります。
そこに加えて、以前フロートラックの前負荷の項目で登場した、Frank-Starling曲線の変化を見ることで大まかな循環動態ととるべき対応が分かります。
両者の関係性をまとめると下図になります。
Frank-Starling曲線が表していること
Frank-Starling曲線は縦軸が一回心拍出量、横軸が前負荷を示しています。
正常心(ピンクの曲線)の場合は、前負荷を上げれば心拍出量も増加し前負荷が大きすぎても心拍出量は維持されます。
しかし、不全心(ブルーの曲線)の場合は、前負荷で心拍出量が限界点までは上昇しますが、それ以上の負荷がかかると拍出量が低下していきます。この状態が、心不全でありうっ血を起こしています。
Forrester分類が表していること
Frank-Starling曲線が示したことをCIとPAWPのデータを用いて、心臓のポンプ不全で起るうっ血と低心拍出(低灌流)により循環動態を4つのsubsetに分類したものです。これにより、どのように対応すれば良いのかが明確になっています。
subset Ⅰ
正常または代償性左室収縮不全
【対応】
✔︎正常または鎮静などで様子観察
・ACE阻害薬
・βブロッカー など
subset Ⅱ
心拍出量は維持できているが、前負荷いわゆるボリュームが過多となり肺うっ血をきたしている状態。
→左心不全
【対応】
✔︎前負荷を減らす
・利尿薬/血管拡張薬
→フロセミド・hANPなど
・HDでの除水
subset Ⅲ
肺うっ血は認めないものの、末梢循環不全を起こしている状態。左室の前負荷が不足している。
→脱水・右室梗塞・右心不全
【対応】
✔︎前負荷を増やすまたは+後負荷の軽減+カテコラミンによる収縮能増強
・輸液
・カテコラミン
輸液の前負荷増加のみでは、低心機能の場合はsubsetⅢ→Ⅳへ移行するだけで、CIは増加しない。輸液でCIが改善しないようであればカテコラミンでの対応となる。
subset Ⅳ
過剰な前負荷による肺うっ血と、心収縮力が低下し十分な心拍出が保てず末梢循環不全をきたしている状態。
→心原性ショック
【対応】
✔︎前負荷・後負荷の軽減+カテコラミンや機械的循環補助による昇圧・収縮能増強
・カテコラミン
・利尿薬/血管拡張薬
・薬剤投与で反応がない場合→IABP/PCPS機械的循環補助
 以上がForrester分類と対応になります。心不全の治療や循環の分野でよく出てくる分類にはなりますが、慢性心不全の急性増悪などではPAWPが高くても心機能が代償されていることもあり、当てはまらないパターンもあります。そのため、急性心不全ではsBPを基準に他検査・身体所見とともに分類したCS(Clinical Scenario)などが用いられています。
以上がForrester分類と対応になります。心不全の治療や循環の分野でよく出てくる分類にはなりますが、慢性心不全の急性増悪などではPAWPが高くても心機能が代償されていることもあり、当てはまらないパターンもあります。そのため、急性心不全ではsBPを基準に他検査・身体所見とともに分類したCS(Clinical Scenario)などが用いられています。
↓気になる方は「急性心不全治療ガイドライン」のリンクへ。
http://www.j-circ.or.jp/guideline/pdf/JCS2011_izumi_h.pdf
よって循環動態をざっくり知るために、
①後負荷の軽減・心収縮能の増強・カテコラミンなどの使用でFrank Starling曲線が引き上げられること
②闇雲に前負荷を増加させても肺うっ血をきたしてしまうこと
③現状のポイントをsubset Ⅰの左上へ近づけていく対応を行っていくこと
を大まかなイメージとして把握できていれば良いのではないかと思います。
2) SGカテーテルのモニタリングデータからわかること
⬆︎:高値のとき ⬇︎:低値のとき
(s)sysolic:収縮期 (d)diastolic:拡張期 (m)mean:平均
【PAP】…左房圧=左心の前負荷評価(PAWPよりやや高め)
基準値:15-25(s)/8~15(d)/10~22(m) mmHg
⬆︎肺血管病変、左心機能低下(左心系の水分量過多)
⬇︎循環血液量減少
【PAWP】…左心室の前負荷評価
基準値:6~12mmHg
波形:a(心房収縮) x(心房圧低下) v(心房充満) y(M弁開放)
⬆︎循環血液量過多、左心機能低下
⬇︎循環血液量減少
【RAPまたはCVP】…右心室拡張末期圧(RVEDP)=右心の前負荷評価
基準値:0~7、4(m) mmHg
波形:a(心房収縮) x(心房圧低下) v(心房充満) y(T弁開放)
⬆︎肺疾患、右心機能低下による前負荷増加
⬇︎循環血液量の減少
【CO】…心機能のトータル評価、CO=SV×HR
基準値:4.0~8.0 L/min
⬆︎前負荷増加、心拍数の増加
⬇︎前負荷の減少、前負荷過剰、不整脈(SV↓HR↓)
【SvO2】…酸素供給と消費のバランス評価
基準値:60~80%
⬆︎酸素運搬量増加:CO増加
酸素消費量低下:動静脈シャント、代謝抑制、組織酸素利用障害
⬇︎酸素運搬量低下;CO低下、低酸素、貧血
酸素消費量増加:代謝亢進
ここからは測定したデータを使って算出したパラメーターです
基準値:800~1200 dyne-sec/cm^5
【PVR】…右心室の後負荷
基準値:<250 dyne-sec/cm^5
血管抵抗⬆︎:SV低下、心筋酸素消費量増加
血管抵抗⬇︎:SV増加、心筋酸素消費量低下、血管弛緩
 データの高低を疾患名などで分類している場合もありますが、心内圧のパラメーターは相互に関係しあっているので一概に「この圧が上昇したから、この疾患が疑わしい」とは断定できません。あくまでも、「可能性がある」という指標です。確定診断を行うのは医師の仕事ですから、お任せしましょう(笑)。
データの高低を疾患名などで分類している場合もありますが、心内圧のパラメーターは相互に関係しあっているので一概に「この圧が上昇したから、この疾患が疑わしい」とは断定できません。あくまでも、「可能性がある」という指標です。確定診断を行うのは医師の仕事ですから、お任せしましょう(笑)。
それよりも、「データの変化により患者さんの循環の状態が現在どうなっているのかを把握する」ことが大切になります。そして、その状態から次にどのような対応を行えばよいのか予測がつくと、より早く循環不全からの救命が可能になりますね。
3)SGカテーテルのデータまとめと対応

前項をまとめると、上記のような図になります。
おさらいになりますが、心機能を構成する要素は心拍数・前負荷・後負荷・心収縮力であり、心拍数以外の3要素が心拍出量を決定していましたね。
この3つにスポットを当て、心臓を右心系左心系で分けると右心系の前負荷・後負荷、左心系の前負荷・後負荷、算出パラメーターからは心収縮力と両心機能の評価ができることになります。
また、PAWP/RAのa波、v波などの波形変化を見ることMRやVSDなどの合併症や心タンポナーデなどの兆候に気づくこともできます。(今回は波形変化については、かなり長くなってしまうので触れません。)
では、実際に臨床でデータから予測できる対応は?
実際に臨床で循環不全を起こしている場合には、先ほどまとめたようなデータを全て把握するのは難しい場面もありますよね。
そこで、持続モニタリングされているデータを使って循環の状態を見ていきます。
①前負荷は
→右心:RA(CVP)
左心:PAWP(バルーン拡張時)
②後負荷は
→体血管抵抗=血圧(BP)
③心収縮力は
(具体的なパラメーラーはないですが、CO=SV×HRなのでCOで代用できますね)
①〜③の結果として得られるものが
→COと尿量(腎機能不全がない場合)
それぞれの変化と対応をまとめると下図になります。

これらと、SvO2で酸素の供給・消費バランス、身体所見、他検査データなどを合わせて総合的に循環の状態を判断していくことが大切です。
以上がスワンガンツカテーテルのデータからみる循環動態になります。ベッドサイドでの看護に必要な情報を中心に書いてみました。SGカテで得られる情報は多く、利用する側の知識やアセスメント力も問われます。上手に活用して、一刻一刻変わりゆく患者さんの状態に合った看護が行えると良いですね。
それでは〜
おとーふ。
スワンガンツカテーテル看護管理①SGカテーテルがわかる!コレが管理ポイント
2018/8/27
今日は前回のフロートラックセンサーに引き続き、循環管理の動態モニターとして使用されるスワンガンツカテーテルについて取り上げていきます。
こちらの記事は、全2回に分けて書いていきます。
第1回はスワンガンツカテーテルを知ることがメインになっています。
第2回は、スワンガンツカテーテルで得たデータから何を考えるかを主軸に循環管理について書いていこうと思っています。
それでは、始めましょう。
一般名称としては、肺動脈カテーテルと呼ばれています。商品名としては、エドワーズライフサイエンス社さんがSwan-Ganzカテーテルという名称で製品を出されていますし、そもそも開発者の名前がついているので呼びやすいのかもしれません。
臨床の日常会話では「スワンガンツ」「ガンツ」「肺動脈カテ(PAC)」「右心カテ」とか呼ばれることが多いです。
スワンガンツカテーテルで心機能が見える!?
スワンガンツカテーテルって一体なんなのでしょう?
volumeの指標としては、近年主役の座を奪われたスワンガンツカテーテルではありますが、心臓血管外科の術後や心原性ショックなど心機能の低下している場合の循環管理では詳細な情報が得られるため、使用されることが多いです。また、心臓カテーテル検査などでも心機能評価のために使用されています。
1)何のために使うのか?
【目的】
血行動態・心機能の評価および血行動態の持続的なモニタリング
簡単な表現で書くと・・・
フロートラックの記事で循環の3要素について書きましたが、①ポンプ(心臓)と②パイプ(血管)と③流れる水(循環血液量)で成り立つシステムのことでしたね。
↓詳しくはフロートラックセンサーの記事で確認してください。
このポンプである心臓が故障(ACS、心不全など)したり、故障したポンプを改良(手術など)した時に、「システム(循環)のどこに異常があるのか、正常に機能しているのかを知る」ために使用されるツールがスワンガンツカテーテルです。

その中でも、循環の要である
ポンプ(心臓)を徹底的に調べようよ〜。
ということです。
そして、
どうせ調べるなら、一気に色んなこと調べられる機能搭載しちゃおうよ〜。
という感じで、いくつかのスペックが搭載されたスワンガンツカテーテルがツールとして使用されています。
・1970年に医師のスワン先生とガンツ先生が考案したため、その名がついた。
・翌年に熱希釈法が提案される。
・その後、共同研究をしていたフォレスター先生とともに心機能評価法であり、かの有名なForrester分類を提唱した。
という流れで、もうすぐ約50年が経とうとしています。
2)スワンガンツカテーテルってどんなもの?
ざっくり言うと、「圧測定に温度測定、酸素飽和度測定ができるバルーン付きの熱エネルギーを発するカテーテル。ついでに輸液もできちゃいます。ペーシングできちゃうやつもあります。」といったところでしょうか。
おとーふの勤め先では、エドワーズライフサイエンス社さんのスワンガンツカテーテルを使用していますが、カテーテルの構造やスペックは各メーカーさんやカテーテルのモデルによって異なります。

オキシメトリーCCOサーモダイリュージョン・カテーテル®︎model:744F75(Edwards Lifesciences)
①サーミスター&サーミスター・コネクター(黄色ライン)
→血液温度の測定
②サーマルフィラメント&サーマルフィラメントコネクター
→心拍出量測定のため熱エネルギーを発信
③バルーン&バルーン拡張用バルブ(赤ライン)
→血流に乗せてカテーテルを肺動脈まで進める
PAWPを測定
④先端孔&先端孔ルーメン・ハブ(黄色ライン)
→各心内圧の測定〜圧モニタリングキットにつなぐ
⑤注入用側溝&注入用側溝ルーメン・ハブ(青ライン)
→RA(CVP)の測定〜圧モニタリングキットにつなぐ
⑥オプティカルファイバー&オプティカル・モジュール・コネクター
→SvO2の測定(光ファイバー)
これ以外にも、モデルによって輸液用側溝があれば輸液用ルーメンハブが増えるといった感じです。
各ルーメンの特徴と見分け方
ルーメンが多くややこしい感じがするかもしれませんが、カテーテルについている機能1つに対し、ルーメンが1本と対になっています。
上記の①〜⑥順番にみていきますね。
①サーミスター・コネクター(黄色ライン)
温度センサーです。
黄色いラインで先端圧と迷うかもしれませんが、圧モニタリングキットをつなげたり輸液ラインをつなげたりするルーメンは全て、輸液ラインのオスが繋がる形状になっています。なので、こちらは少し長めの黄色いラインでコネクターのタイプです。
②サーマルフィラメントコネクター
モニタリングキットのコード側のコネクターと同じような形状です。白と水色のカラーリングです。
③バルーン拡張用バルブ(赤ライン)
バルーンは肺動脈でウェッジさせるので、動脈の赤ラインですね。バルーンを膨張させるバルブの形も特徴的なので分かりやすいですね。
④先端孔ルーメン・ハブ(黄色ライン)
圧モニタリングキットを繋ぐので、小さめのハブで黄色のラインです。
挿入時には波形を見ながらこの先端圧を測定していきます。キャリブレーションの際にも、ここから採血を行います。
⑤注入用側溝ルーメン・ハブ(青ライン)
ラインの注入用ルーメンは、CO測定の際に冷水を注入するために使用しますが、普段モニタリングの際はモニタリングキットを接続しRA(CVP)の圧を出力しておきます。また、CCO測定が可能なカテーテルの場合にはサーマルフィラメントから熱エネルギーが発信され、暖められた血液との熱希釈法によって測定されるため、冷水の注入は必要ありません。
⑥オプティカル・モジュール・コネクター
四角く大きめなコネクターで目立つので、すぐに覚えると思います。オプティカルモジュールコネクター(OM2)は光源を安定させるため、使用する20分前にはモニターへ接続し温めておきましょう。
3)スワンガンツカテーテルで測定できるパラメーターと基準値
大きく分けて心内圧・心拍出量・混合静脈血酸素飽和度の3つ。
⑴心内圧
・右心房圧(RAP)
2~6 mmHg
・右心室圧(RVP)
15~25(s)/0~8(d) mmHg
・肺動脈圧(PAP)
15~25(s)/8~15(d) mmHg
・肺動脈楔入圧(PAWP)
6~12 mmHg
⑵心拍出量(CO)
4~8L/min
⑶混合静脈血酸素飽和度(SvO2)
60~80%
ビジランスヘモダイナミックモニター®︎(Edwards Lifesciences)では観血的動脈圧測定、HR、CVPを連動し、必要な項目を手入力することで下記パラメーターの測定も可能となっています。
CI / SV / SVI / SVR / PVR / RVSW / RVSW / LVEF / DO2 / VO2
CI cardiac Index : 心係数
SV Stroke Volume : 1回拍出量
SVI Stroke Volume Index : 1回拍出量係数
SVR Systemic Vascular Resistance : 体血管抵抗
PVR Pulumonary Artery Resistance : 肺血管抵抗
RVSW Right Ventricle Stroke Work : 右室1回仕事量
LVSW Left Ventricle Stroke Work : 左室1回仕事量
DO2 Delivery Oxygen : 酸素運搬量
VO2 Oxygen Consumption : 酸素消費量
これらの項目測定が可能なことによって、右心機能・左心機能の両方の評価が可能になっています。
前述した、グリーンのマーカーラインが引いてあるパラメーターはSGカテーテルで必須となるので覚えるか、いつでも確認できるようにしておきましょう。
4)スワンガンツカテーテルの挿入・圧測定・留置時のポイント
必要物品や挿入手順については、施設によって細かな違いがあると思うので各自確認してみてください。ここでは、必ず抑えるべきポイントについて書きます。
カテーテルという名前なので、カテーテル室で挿入すると思う方もいるかもしれませんが、ICUやHCUなどモニタリングが可能であれば、ベッドサイドで行う手技になります。
挿入時のポイント
✔︎アプローチ血管としては、内頸静脈もしくは鎖骨下静脈の穿刺が多いです。
→心臓カテーテル検査などでは、大腿静脈(FV)や上腕静脈(BV)なども選択されますが、持続モニタリングで留置する場合は内頸静脈か鎖骨下静脈が殆どです。心機能が低下している場合や、循環不全の場合の情報源となるため、鼠径にはIABPやAライン、CVなど他のラインが留置されていることも多いです。また、穿刺部位からカテ先の留置部位までは距離が近い方が侵襲も少なく有効ですね。
✔︎穿刺時は、頭低位(トレンデレンブルグ位)とし静脈を怒張させるようにすると医師が穿刺しやすいです。
→病態によっては、しないほうがベターな場合もあるので、医師に確認しましょう。
圧測定時のポイント
✔︎イントロデューサーが留置されたら、SGカテーテルを挿入して圧測定が開始されます。
→準備しておいた圧モニタリングキットのトランスデューサーを先端孔ルーメン・ハブ〈2)の④〉に接続し圧波形をモニターします。この圧波形を見ながら、医師が圧測定を行いカテーテルを留置部位まで進めていきます。
CV挿入時とほぼ同じです。心内圧測定を行い肺動脈に留置する先端圧ルーメンと、RA
=CVP測定の2つの圧をモニタリングしますので、圧モニタリングキットのダブルと圧バッグ(ヘパリン化生食)1つorシングルなら圧バッグ2つを準備しましょう。
✔︎心内圧測定は、右心房圧(RAP)→右心室圧(RVP)→肺動脈圧(PAP)→肺動脈楔入圧(PAWP:ウェッジ)の順で行われます。測定した圧を記録しておきましょう。
→SGカテーテルの先端についたバルーンを膨らませ、順行性に血流に乗せて肺動脈まで進めていきます。それぞれの波形の特徴を覚え、波形を見てカテーテルの先端がどこに位置しているのかを理解しましょう。

 正常な心臓の場合、RA圧=PA拡張期圧=PAWP圧となります。圧測定時に、どのくらい誤差があるか知っておくといいですね。
正常な心臓の場合、RA圧=PA拡張期圧=PAWP圧となります。圧測定時に、どのくらい誤差があるか知っておくといいですね。
⚠️右室(RV)を通る時はカテーテルの先端が心室壁に当たると、不整脈を誘発しやすいので心電図波形も一緒にチェックしましょう。
→PAWPは楔入(=閉塞)している状態なので、この時右心系(肺)からの影響は受けないため、計測している圧は左房圧(LAP)になります。10〜15秒以内の計測が目安です。また、PAWP測定時のフラッシュは禁忌です!肺動脈損傷の原因となります。
留置時のポイント
✔︎PAWPの測定が終了したら、バルーンを萎ませた状態で1~2cmずつ引き戻しPAPが持続モニタリングされる位置で留置させます。位置が決定したら、挿入の長さを確認し固定しましょう。
→連続測定モニタリング時は、常にPAPの波形が出ていることを確認します。
⚠️万が一、RVの波形が出た時にはカテ先が右室に落ちてしまい、先ほど同様不整脈誘発のリスクが高いため、すぐにDr.callして入れ直しが必要です。心電図波形に注意しながら、医師が来るまで観察を続けてください。
✔︎留置中は、バルーンの膨張用バルブが常にロックされていることを確認しましょう。
→バルーンが膨張すると血流に乗って楔入してしまい静脈の閉塞を起こす危険性があります。
✔︎カテーテルの状態と位置が適切かどうかを示すSQI(Signal Quality Indicator)がモニター画面にレベル1~4段階で表示されます。常に緑色の1or2であることを確認してください。
→黄色の3、赤色の4は近赤外線のシグナルに問題があります。その場合には、カテーテルの位置調整や、先端孔ルーメンの吸引・フラッシュ、再度キャリブレーション、HGBアップデートなどの対応が必要となります。施設基準に従って、リーダーナースやME、医師に報告しましょう。
以上、スワンガンツカテーテルの特徴や管理のポイントを中心にまとめてみました。
少しでも臨床で、役に立てるような情報があったでしょうか?
次回は、測定したデータから心機能や血行動態に何が起こっていると考えられるかなど、看護に役立つ考え方を書いていきたいと思います。
挿絵まで追いつかなかったので、追いつき次第更新していきます。
本日、夜勤のためそろそろ就寝させていただきます(笑)
それでは〜
おとーふ。
フロートラックセンサー看護と循環管理に上手に使おう!
2018/8/10 更新:2018/8/15
3年に1度くらいしか風邪をひかないのに、7月はうっかり体調を崩してしまったおとーふです。更新もお休みがちになってしまいました。
みなさんは暑さや豪雨被害、大丈夫だったでしょうか?
まだまだ暑さが続きますので、ご用心くださいね。ちょっとやそっとの事情では、休みの取りづらいナースの職場もどうにかしたいものですよね。
さて、本日はフロートラックセンサーについてです。
大きな病院では導入しているところも多いかと思います。おとーふも初めて見かけたのは、10年くらい前の大学病院のICUで試験導入した頃でした。
なんとなく英語表記や略語の多いモニター表示で、苦手な人もいるのではないでしょうか?せっかくあるのであれば、看護にも役立つので知らないまま数字に振り回されず、知って活用していきましょうね〜。
フロートラックセンサーはAlineに接続するだけで簡易的に使用できます。以前はよく使われていたスワンガンツ(SG)カテーテルは侵襲的でもあり、輸液の指標としてはけっこうな勢いで廃れていっています。最近ではフロートラックセンサーのSVVを使用することも増えてきています。心エコーなんかも需要が増しています。
フロートラックセンサーでどのような情報が得られ、どのように使えるのかを学んでいきましょう。
フロートラックセンサーでみる循環管理
冒頭で低侵襲で有用なフロートラックセンサーと述べましたが、とても便利な反面有効に使用する条件が決まっており、意外と限られてしまうのがやや難点でもあります。
※以下の場合にはデータの信頼性が低くなります!
・心房細動などの不整脈がある
・自発呼吸がある
・一回換気量が低い(8ml/kg以下)
・IABP/PCPS使用
・重度AR/開胸
・右心不全
・小児
などが制限となります。
要するに、調節呼吸下でAline波形を安定して測定可能な時に有効ってことになります。そもそも心拍出量の変動を利用するわけですから、心拍出量の変動が不安定な場合には推定値が予測しづらく、使用が限られるというわけです。
また、体格や性別などによっても値が変わるので使用時には年齢、性別、身長、体重の入力も必要となってきます。
測定できるパラメーターと基準値を知る
測定できる基本パラメーターは以下の7つになります。
CO:心拍出量
Cardiac Output
心臓が1分間に送り出す血液の量
1回拍出量×心拍数
CI:心係数
Cardiac Index
心拍出量÷体表面積
SV:1回拍出量
Stroke Volume
心室が1回の収縮で拍出する量
SVI:1回拍出量係数
Stroke Volume Index
1回拍出量÷体表面積
SVV:1回拍出量変化
Stroke Volume Variation
SVの最大と最小を変化率として表した値
SVR:体血管抵抗
Systemic Vascular Resistance
左室における後負荷
SVRI:体血管抵抗係数
Systemic Vascular Resistance Index
SVR算出時、COの代わりにCIを使用した値
 次に、7つのパラメーターの基準値は以下です。
次に、7つのパラメーターの基準値は以下です。
CO:4~8L/分
CI:2.5~4L/分/㎡
SV:60~100mL/回
SVI:33~47mL/回/㎡
SVV:13%未満
※10~15%以上で輸液反応性あり
SVR:800~12001dyne-sec/cm^5
SVRI:1970~2390 dyne-sec-㎡/cm^5
循環・心機能を規定する要素と観察ポイント
さて、前項ではパラメーターと基準値についてざっと紹介しましたが、そもそもなぜこれらのデータが必要なのでしょうか?ここを理解していることがとても重要で、何に必要なのかがわかれば、必然的にデータを知りたくなるはずです(笑)。
循環管理というと意味合いが広すぎるので、少しずつ狭めていきましょう。
「循環」という言葉からイメージするものはなんでしょうか?
血液が全身をぐるぐると巡っている、そんな感じですね。例えば、人間がエネルギーを作り出すためには酸素や栄養素が不可欠であり、それを細胞まで届けなければなりませんね。
そこで必要なものはなんでしょう?
全身へ血液を送り出すためのポンプ
=心臓
全身へ送るだけの十分な血液量
=循環血液量
血液を安全に送り届けるパイプ
=血管
これが「循環の3要素」になります。この3つのうちどれかでも破綻すれば、循環不全が引き起こされます。単純に考えても、ポンプが壊れても水は届かない、水が多すぎたらポンプやパイプが壊れるかもしれない、少なすぎれば全部へ送り届けられない、パイプが壊れれば水漏れしてしまうかもしれない、などとうまく回らなくなることが想定できますね。
次に、この循環と呼ばれるしくみもう少し細かくみていきましょう。
①静脈系:不要物と二酸化炭素の回収
↓ 前負荷=ESV
②右心(右房→右室)
↓
③肺循環:血液を酸素化
↓
④左心(左房→左室)
↓ 心拍出量=CO
⑤動脈系:栄養・酸素の供給
↓ 後負荷=SVRI or MAP
⑥毛細血管から各種臓器・細胞へ
↓
また①へ戻る
この仕組みこそが循環(=サイクル)になりますね。
中でも、ピンクの太線部分の前負荷・心拍出量・後負荷は心機能を規定する因子としてとても大切です。
 循環管理のポイント
循環管理のポイント
この心機能を決める前負荷・心拍出量・後負荷3つとも適切に保たれなければならないのですが、中でも全身に血液を送り出すポンプ機能となる心拍出量(CO)を適切に保つことがポイントになります。
心拍出量(CO)
COを規定する因子はSV(1回拍出量)とHR(心拍数)で、積算がCOになります。
CO=SV×HR
また、SVは心収縮力・前負荷・後負荷によって決まります。これを図にすると以下のようになります。

循環不全が起こった場合には、この図の①〜④のどこに問題があるのかに気づくことが治療のカギとなります。もしくは、これらの変化に先に気づけば重篤な循環不全を起こさずに、予兆の段階で未然に治療ができる可能性があります。
ちなみに、本日のテーマであるフロートラックセンサーで測定可能なパラメーターに印をつけました。循環を構成する重要な要素を知ることができるのが、一目瞭然ですね。他のモニタリングやパラメーター、身体所見と合わせて評価が行えればより正確なものとなってきます。循環の判断をする上では、フロートラックは良い判断材料ともなりうるので、上手に使っていきましょう。
【COはココをチェック】
✔︎フロートラック:CO
✔︎SGカテーテル:CCO(連続心拍出量)
それぞれの構成要素についてもみていきましょう。
心収縮力
心収縮力は原則、後負荷が適切であればSVは増加する。
【心収縮力はココをチェック】
✔︎心エコー:EF
✔︎フロートラック:CO
✔︎SGカテーテル:CCO
✔︎ベッドサイド(生体情報)モニター:ABP or NIBP/HR
【SVへの影響】
心収縮力増強→SV増加
心収縮力低下→SV低下
前負荷(Preload)
前負荷は心臓に戻ってくる血液量であり、循環血液量や静脈還流量と同じになります。
戻ってきた血液が左室から押し出される直前まで貯まる(=左室拡張末期)ため、
EDV(左室拡張末期容積)とも言えます。
【前負荷はココをチェック】
✔︎フロートラック:SVV
✔︎SGカテーテル:LVEDP(左室拡張終期圧)
PAWP(肺動脈楔入圧)
✔︎CVカテーテル:CVP(中心静脈圧)
✔︎心エコー:IVC(下大静脈径)
✔︎身体所見:水分バランス過剰・心不全など溢水所見の有無
脱水・出血による循環血液量減少などの所見の有無
【SVへの影響】
静脈還流(循環血液量)増加:SV増加
※ただし下記Frank Starlingの法則により、生理的限界以上のSVは増加しない。
静脈還流低下:SV低下
また、前負荷の大前提としてFrank Starling曲線(下図)があります。どこかで一度は聞いたことがあるでしょうか?この曲線は、縦軸が1回拍出量(SV)、横軸が前負荷(心筋繊維の伸展を表しています。生理的伸展の限界までは前負荷(血液量)が増加すれば、SVも増加しますが、進展の限界を過ぎるとSVは低下してきます。ですから、SVを増加させるために、前負荷を増やすほどいいというわけではありません。

平易な表現で言えば、拍出する心臓に容量の限界がありますし、伸ばしたところでペラペラになってしまっては押し出す力も弱くなってしまい、拍出する量も減ってしまうといったイメージです。
後負荷(After load)
後負荷は心臓が収縮しきって、血液が血管へ押し出される時に受ける心室壁への抵抗(抹消血管抵抗)です。抹消血管の硬さや収縮などで表すのですが、測定が困難なためSVR(体血管抵抗)やMAP(平均動脈圧)で代用されます。
【後負荷はココをチェック】
✔︎フロートラック:SVR
✔︎ベッドサイドモニター:血圧
✔︎身体所見:抹消循環不全の有無
【SVへの影響】
体血管抵抗上昇:SV低下
体血管抵抗低下:SV増加
 観察ポイントまとめ
観察ポイントまとめ
心拍出量を保つための、SV(1回拍出量)が心収縮力・前負荷・後負荷で構成されていることがわかりましたね。
ということは、循環不全が起こっている場合には・・・
✔︎前負荷である静脈還流量(循環血液量)は?
↓
✔︎心拍出量・心収縮力は?
↓
✔︎心拍数は?
↓
✔︎後負荷である血管抵抗は?
と順番に、先述したようなそれぞれのモニタリング測定値や身体所見を含めて考えていく必要があります。
SVVで輸液反応性をアセスメントする
前項までで学んだパラメーターに加え、フロートラックのパラメーターとしてとても有用なものがSVV(1回拍出量変化:Stroke Volume Variation)になります。
一言でいうと、輸液反応性指標の代表といったところでしょうか。
ここ最近はずっと過剰輸液が色々な悪影響を及ぼすので、輸液は適正にしましょ〜という流れがきていますが・・・輸液ってDrの考え方や情報量で異なったり、「このタイミングで絶対これ!」っていうのがないですよね。
もちろん、適正な輸液を行うためにいくつか指標があるのですが、その中でも低侵襲で簡易的で明確というのでフロートラックでのSVVが代表格となっています。
【SVV】基準値:13%未満
1回拍出量の呼吸性変動を変化率(%)で表した数値
循環血液量不足(脱水など)を招くと、血圧波形が呼吸性変動の影響を受けます。よくAラインの圧波形による呼吸性変動などをチェックしたりしますよね。それと同様に、血圧が変動するということは、1回拍出量も呼吸性に変動します。
呼吸性変動の波形変化を目視で見る場合には、モニターや見る人によって受け取り方に差が出ますが、SVVは数値化されるため一目瞭然ですね。
たとえば・・・SVが低下した場合に、それを構成する前負荷・後負荷・心収縮力のどこかに問題があるはず。
SVVは循環血液量(前負荷)を示すので、不足していれば輸液や輸血による循環血液量の増加が必要ですし、不足していないのであれば強心剤などが必要となるかもしれません。
この輸液が必要なのかそうでないのかを予測することを、輸液反応性といい過剰輸液を防ぐ上ではとても重要なポイントとなります。
では、実際にSVVの数値でをみていきましょう。
⚠️循環血液量不足=CO / SVが低下
↓
輸液反応性はどうかな?
【SVV10~15%越えの場合】
→輸液によりCO / SVが増加する可能性あり
治療:輸液・輸血の検討
【SVV10%以下の場合】
→輸液によりCO / SVが増加する可能性は低い
治療:強心剤や血管拡張剤の使用を検討
フロートラックセンサーと看護
少し長くなってしまいましたが、さいごに結局看護は何をすればいいの?というところをフロートラックのパラメーターとともにまとめていきます。
↓簡潔に言ってしまえば、循環不全の原因はこういうことになりますね。
前負荷:SVV
→volumeの過不足
心収縮力:CO/SV
→強心剤などによる増強や心筋ダメージによる低下
後負荷:SVR/SVRI
→抹消血管の収縮・拡張
前負荷で考えると、循環血液量に異常があるのだからちょっとした体位の変化でも一気に血圧が低下する可能性もあります。
それならば、ルーチンで体位変換やケアを行なわず必要性を考え看護計画を組み直す方が良いかもしれません。
心収縮力に原因があるときは、大切なポンプ機能が壊れているわけですから、残された機能でなんとか頑張っている状態ですね。
シビアな状態まで紙一重かもしれません・・・ということは、ショックを起こしているもしくは起こす一歩手前の可能性がありますね。
そうであれば、心負荷を軽減させモニタリングやショック対応が最優先となります。
後負荷は抹消血管の状態に左右されるので、拡張しているのか収縮しているのかを判断した上で、前者ならばノルアドレナリンのコントロールやウォームショック・プレショックも念頭に置いた対応が必要とされるでしょう。
また、後者であれば保温や疾患によっては血行障害の有無を十分に観察し、血管拡張剤を用いるなどの対応が必要となってきますね。
と、いうように原因に対してどのようにすればいいかを考えることが、看護になってきます。
輸液の指標であれ、循環管理であれ、あくまでパラメーターはパラメーターなのです。
基礎疾患や状態、病態によって意味合いは大きく異なります。
ですが、トレンド比較やパラメーターの推移によって「あ、この後血圧が下がってくるな」など血圧低下やショックなどの循環不全を予測することもできる場合があります。また、次にどのような対応を行えばいいのかも事前に知ることもできます。
施設によってはフローチャートを用いて、ナースの経験差で判断に差が出ないようにしているところもあります。
以上が、フロートラックセンサーを用いた看護と循環管理になります。
フロートラックに限らず、モニターや医療機器などメリットである部分を十分に活かして、みんなで情報共有しながら上手に看護に使えるといいですね。
それでは〜。
おとーふ。
頭蓋内圧亢進の看護|クッシング徴候よりも前に看護師が気をつけること
2018/7/7 更新:2018/7/9
本日は、脳外科・脳卒中科領域では避けては通れないキーワード「頭蓋内圧(ICP)亢進」についてです。
今回一番伝えたいのは、「クッシング徴候などを見逃さず観察することももちろん大切ですが、それ以前にICP亢進を起こさない・または助長しないように予防する看護がもっと大切」ということです。
看護をルーチン化させていると、もしかしたら治療の妨げや症状を悪化させるリスクとなるような看護ケアとなっているかもしれません。日常的なケアでも、今一度見直ししていきましょう。
前回の腹部コンパートメントでも同様でしたが、圧が上がってしまった場合には最終的には外科手術以外の選択肢はありません。そのため、未然に防げるものはなるべく最小限で留められるようにすることが何よりも大切です。
手術適応の場合はよりベターな状態で手術を迎えられるように、すでに厳しい状態の場合はポイントをみながら看護ケアを考えていきましょう。
本日のコンテンツはこちらです↓
【本日の内容で使われる略語】
ICP:頭蓋内圧
Intracranial pressure
頭蓋内圧(ICP)亢進から看護ケアを考える
では、「ICP亢進を予防する看護って何をすればいいの?」と思いましたよね。
それにはまず「ICP亢進がどのように起こるのか」を知らなければなりません。そうすると、引き起こす因子に対して働きかけ除外したり、減らしたりができることもあります。その働きかけこそが看護ケアに当たるわけです。
今回、ここでは「看護ケア」は身体的な世話(療養上の世話)とし、トータル的な視点での「看護」とは分けたニュアンスで読み進めていただけるといいと思います。
1)ICP亢進はどのように起きるか
「ICP亢進とは」
頭蓋内圧がさす頭蓋内は①脳実質②血液③髄液の3つで構成されています。
通常はモンローケリーの法則により、頭蓋内の①〜③は多少の増減が調節され一定に保たれる仕組みになっています。ですが急激にどれかが増加した場合に、この代償機構が破綻し、頭蓋内圧が上昇(亢進)してしまうことを言います。
ICP亢進を起こす原因(疾患・病態)
①脳実質(容積)
→脳浮腫・頭蓋内容積の増大
(脳腫瘍・脳卒中・頭部外傷・髄膜炎・低Na血症など)
②血液
→脳血流増加・静脈還流障害
(心不全・高CO2血症など)
③髄液
→髄液圧上昇
(水頭症・脈絡叢乳頭腫など)
 ICP亢進のその先は・・時間との勝負!
ICP亢進のその先は・・時間との勝負!
ICPがさらに亢進していくことで、意識障害・瞳孔異常・神経症状などの脳ヘルニア徴候、クッシング徴候(血圧上昇・脈圧増大・徐脈)が現れ、代償期から非代償期へ移行し死に至ります。
外科的治療で可逆的な変化が見込めるのは代償期までです。非代償期へと移行すると、外科的処置も無効となります。(医師が早くオペ出しして!と急ぐ理由はここにありますね。急かされる場合もあるかと思いますが、その先にある状態の悪さを見越してのことなのでスピーディーに対応しましょう。)そのため、初期の脳ヘルニア徴候やクッシング徴候を早期発見し、適切なタイミングで治療をすることが望まれます。
ICP亢進の原因となる因子を考えよう
前項の①〜③に原因をあげましたね。次に考えることは、何によってそれが起きるのかというところです。
順番にみていきましょう。
①脳浮腫・頭蓋内容積の増大を引き起こすのは?
〈脳浮腫〉
→低ナトリウム血症による血漿浸透圧の低下
〈頭蓋内容積の増大〉
→脳血流の増加→②へ
②脳血流増加・静脈還流障害を引き起こすのは?
〈脳血流増加〉
→脳血管拡張
→酸素需要の増加
→脳代謝の亢進
〈静脈還流障害〉
→血流低下
→静脈圧上昇
③髄液圧上昇を引き起こすのは?
〈髄液圧上昇〉
→胸腹腔内圧の上昇
→髄液の過剰産生
→髄液循環障害
以上が、ざっと因子になります。これらを踏まえて、この因子に影響を与える看護ケアを考えていきましょう。
2)ICP亢進の因子に影響を与える看護とは
それでは、ICP亢進の因子に沿って看護を考えてきましょう。
⑴低ナトリウム血症
低ナトリウムそのものは輸液や薬剤コントロールなどの治療が主となり、ケアでの予防は難しく看護管理がメインとなります。
【看護】
✔︎水分出納管理・電解質管理
⑵脳血管拡張
高CO2は脳血管を拡張するため、30〜35mmHg程度の管理が望まれます。
【看護】
✔︎高CO2血症の予防:呼吸管理
⑶酸素需要の増加
低酸素血症に陥ると、酸素を多く取り込もうと脳の血流も増加します。低酸素血症を避けるべく呼吸管理を行います。
【看護】
✔︎低酸素血症の予防:呼吸管理
↓低酸素や過剰酸素投与での合併症はコチラ
⑷脳代謝の亢進
高体温による二次性脳損傷として、脳代謝が亢進し脳血流の増加を招きます。
【看護】
✔︎高体温の予防:体温管理
⑸血流低下、静脈圧・髄液圧上昇
【看護ケアのココを見直し!】
とくに脳血管へ直結する、内頸動脈の静脈還流障害は要注意です。
静脈圧・髄液圧の上昇は、胸腔や腹腔内圧の上昇からも引き起こされます。生理現象でも咳嗽やくしゃみ、怒責・疼痛時などは圧が上昇しますし、看護ケアや外部刺激でも同様です。可能な限り最小限となるようケアの必要性を考える必要があります。
✔︎体位・ポジショニング
・頸部の屈曲・過伸展・回旋はしていませんか?
・半側無視や麻痺による頸部の回旋、頭位変換なども注意しましょう。
・舌根沈下やポジショニングでの圧迫など胸・腹腔内圧の上昇因子となります。
→回避できる体位を工夫しましょう。
・腹臥位、半腹臥位、仰臥位、頭低位は現状本当に必要ですか?
→優先順位を考えてみましょう。
↓他にも体位による影響と看護はコチラ
✔︎吸引
・呼吸状態、気道分泌物の有無や位置など考慮し必要最低限にしましょう。
・VS測定の時間だから、ラウンドだからなどのルーチン吸引はNGです。
・吸引時は十分な酸素化を行い、不要な咳嗽反射の誘発をしないよう手技や吸引時間にも注意し、胸腔内圧の上昇以外にも低酸素血症を誘発しないような配慮が必要です。動脈圧の上昇やSpO2低下など、モニターも同時にチェックしていきましょう。
 なぜ頭部挙上の指示が出るのか?
なぜ頭部挙上の指示が出るのか?
脳外科や脳卒中の患者さんを受け持ちすると、医師からの指示で「ギャッジアップ15度」とか「30度くらい頭あげといて〜」なんて言われたりしたナースも多いと思います。なぜでしょう?
これは、頭部を挙上し静脈還流を促すことで頭蓋内圧を低下させると言われているためです。また、挙上しすぎると返って脳還流圧を低下させることから15〜30度程度の頭部挙上を実施しているところが多いです。
実際のところ・・・日本脳卒中学会が発表している脳卒中ガイドラインでは推奨グレードC1と「考慮してもよい」というエビデンスレベルで、強い推奨はされていません。また、急性脳卒中患者を対象にした体位による障害や合併症の発生について研究された論文がNEJMでも報告されましたが、有意差は認めないという結果でした。(軽傷で重症例が少なかったなどのlinitationもありますが・・・)これをどう判断するかは、現状患者さんの状態に合わせて現場の医師や看護師に委ねられる部分が大きいようです。
参考元:日本脳卒中学会 脳卒中治療ガイドライン2015
N Engl J Med2017;376:2437-2447
看護ケアが及ぼす影響の大きいものを代表的に取り上げましたが、これらを循環(血圧)・呼吸・鎮痛・鎮静管理などと組み合わせて、やり過ぎず、不足し過ぎず、患者状態にフィットした看護が行えるといいですね。
看護ケアでできる「限界」ももちろんあります。また、「看護ケアをしない」という選択が看護になることもあることを知っておいてください。
以上が頭蓋内圧亢進時の看護ケアについてです。
普段のケアがより意味のあるものや予後改善につながるとうれしく思います。
早めに書き上げる予定でしたが、うっかりアイス総選挙なるものを見てしまい遅くなりました(笑)ちなみに1位は明治エッセルスーパーカップバニラだそうです。
疲れた時は、アイスで?(笑)好きなもので一息入れましょうね〜。
おとーふ。
